Quais são os tratamentos mais indicados para o câncer de pele? Confira a matéria completa no especial de Dezembro Laranja em nosso blog.
Os principais tipos de câncer de pele são: o carcinoma espinocelular (CEC), o carcinoma basocelular (CBC)- câncer de pele não melanoma, e o câncer de pele melanoma. Mesmo com o aumento dos casos diagnosticados, não traduziu em aumento da mortalidade, com a melhora da acurácia no diagnóstico precoce e o tratamento.
.avif)
.avif)
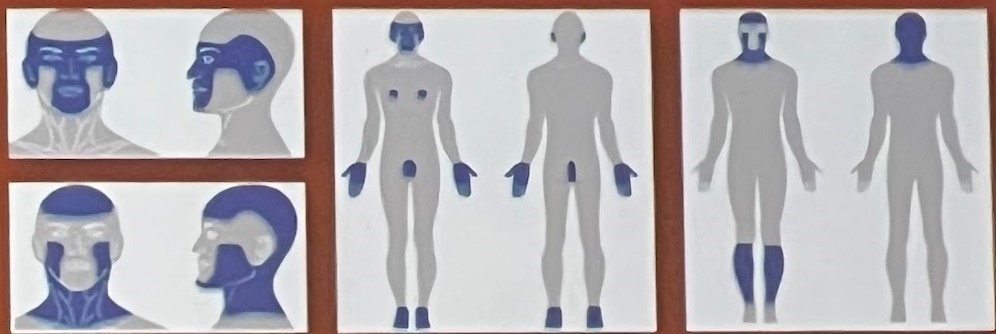
O tratamento do câncer de pele não melanoma é baseado no diagnóstico (clínica, dermatoscopia, mapeamento corporal, microscopia confocal, biópsia e anátomo patológico- padrão ouro), estratificação de risco (fig 1) e sinais de doença localmente avançada, metástases regionais ou sistêmicas:
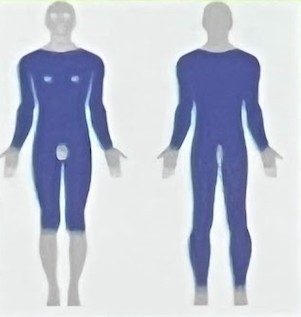
CBC de baixo risco de recorrência
- Tronco e extremidades (azul)
- Sem radioterapia prévia
- <2 cm
- Subtipo superficial e nodular
- Bordas nítidas
- Sem envolvimento perineural
CBC de alto risco de recorrência
A excisão cirúrgica simples e a cirurgia micrografia de Mohs é o tratamento de escolha. A radioterapia é indicada para casos de CBC de baixo risco, com margens positivas na cirurgia, para CEC com margens positivas, sem indicação para nova cirurgia, tratamento coadjuvante de CBC/CEC com envolvimento perineural.
Para paciente com CBC superficial de baixo risco e espinocelular in situ (Bowen), outras opções terapêuticas não cirúrgicas são: crioterapia, curetagem e eletrocoagulação e laser ablativo, Imiquimode, 5-FU e terapia fotodinâmica.
O tratamento sistêmico (terapia alvo, imunoterapia, quimioterapia citotóxica) é indicado para paciente com: CBC metastático, CBC localmente avançado recorrente a cirurgia ou contraindicação da mesma. A 1ª linha é a terapia alvo com inibidores da via de sinalização Hegdehog (Vismodegib). A 2a linha é a imunoterapia com anti- PD1 (Cemiplimabe). Para o CEC metastático, CEC localmente avançado recorrente após a cirurgia ou contraindicação o tratamento de 1ª linha é a imunoterapia (Cemiplimabe e Pembrolizumabe) e 2a linha, quimioterapia citotóxica.
O tratamento do melanoma deve seguir uma sistematização: diagnóstico clínico, biópsia e estadiamento. Vale ressaltar que o tratamento da doença avançada melhorou com o uso de terapia direcionada e imunoterapia. A biópsia excisional é indicada em lesão pigmentada suspeita e posterior ampliação das margens de segurança, seguindo a espessura de Breslow:

O tratamento cirúrgico possibilita a cura aos pacientes com melanoma nos estádios I e II. A biópsia do linfonodo sentinela, se for positivo, a linfadenectomia completa deve ser realizada. Para os casos de melanoma metastático e como terapia adjuvante após a cirurgia, a terapia sistêmica é indicada.
A imunoterapia atua nos receptores inibitórios (check point inhibitors) de linfócitos T, as proteínas CTLA-4 (ipilumab) e PD-1 (nivolumab ou pembrolizumab). Os anticorpos monoclonais bloqueiam os receptores ativando a resposta imunológica. A terapia alvo com inibidores BRAF e MEK (genes humanos relacionados ao gene do melanoma) e de outros tipos de câncer também.
A inteligência artificial é um recurso com resultados promissores em vários centros de estudo. Um estudo apresentadono Congresso da Academia Europeia de Dermatologia e Venereologia mostrou que a inteligência artificial pode ajudar a identificar o câncer de pele em estágios iniciais, incluindo o melanoma. Um grupo de pesquisadores da Unicamp vem utilizando a inteligência artificial e o deep learning, através de redes neurais artificiais, com uma precisão de 86% no diagnóstico. No entanto, apesar da evolução e dos resultados animadores, os autores do estudo ponderam que o programa deve ser usado em conjunto com outros profissionais.
REFERÊNCIAS
- Congresso brasileiro de cirurgia dermatológica 2023
- Cartilha GBM
- https://jnccn.org/view/journals/jnccn/21/11/article-p1181.xml
- European Journal of Cancer 167 (2022) p. 54 e 69.
.avif)
.avif)







.png)
.png)
.png)


.png)
.png)

