Tratamentos e terapias da indústria farmacêutica contra osteoartrite e artrite reumatoide devem levar em conta aspectos de melhora da vida do paciente.
Os colegas sabem que se eu me proponho a falar sobre as extravagâncias da indústria farmacêutica na reumatologia, provavelmente vou acabar falando de osteoartrite ou de artrite reumatoide (AR). Tratam-se de doenças prevalentes, incômodas e dolorosas que, como tais, gritam por terapias eficazes e imediatas – sim, porque no mundo de hoje tudo precisa ser imediato.
Indústria em cheque
Os médicos sabem disso, os pacientes ainda mais. E a indústria... Bom, a indústria é provavelmente a mais interessada em oferecer saídas relativamente rápidas para as dores do dia a dia. O trinômio – médico/paciente/indústria – parece, na teoria, perfeito. Mas não podemos nos esquecer que essa relação não é tão simétrica quanto parece.
Dois elementos da equação lucram em cima de uma nefasta constatação: o paciente precisa acreditar que está melhorando. Evidentemente nem sempre a crença do paciente e do seu por vezes inocente, por vezes conveniente, médico na melhora é objetiva. E a verdade é que talvez, por vezes, nem precise ser.
Qualidade de vida e tratamento
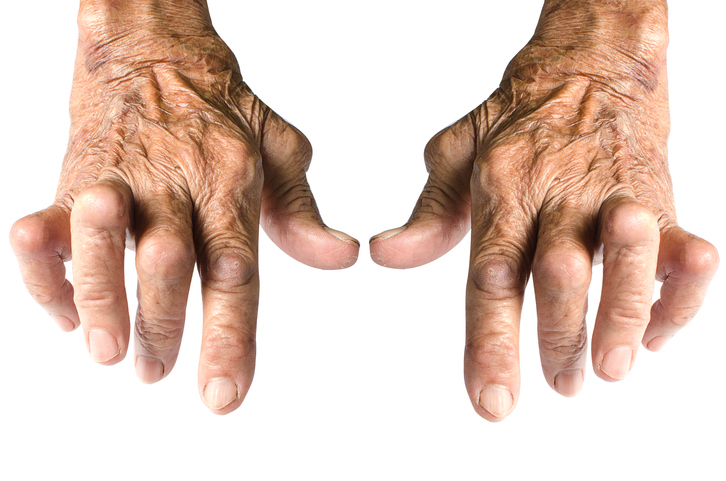
Uma doença como a osteoartrite, que é degenerativa e de progressão virtualmente inexorável, com múltiplos componentes subjetivos de dor, talvez o mais importante seja mesmo apenas que o nosso pobre paciente não tenha desconforto e volte à vida o mais normal possível, ainda que a sua cartilagem continue exatamente igual ao que era antes de começar a pagar centenas de reais por algo que ele normalmente come no almoço.
É provável que seja o papel do médico explicar isso ao seu paciente, mas jamais censurá-lo ou desacreditá-lo pela conquista obtida. Quando falamos da artrite reumatoide, porém, a preocupação com a progressão da doença é um pouco mais delicada.
Não é à toa que o rigor científico com os estudos em AR são muito menos generosos do que com aqueles em osteoartrite: a doença autoimune marcha rapidamente para o consumo completo da articulação e o tratamento é infinitamente mais tóxico. Por falar em tratamento, a AR era uma doença considerada maldita até a metade do século XX, quando começaram a surgir as primeiras drogas modificadoras de doenças reumáticas.
Ela vitimou artistas célebres como Pierre-Auguste Renoir e Alexej von Jawlensky¹. Mesmo Hipócrates, quando descreveu o que talvez tenha sido o primeiro relato de AR da história, mostrou-se impressionado com a velocidade de progressão do reumatismo: “Na artrite que aparece em torno dos 35 anos, geralmente não há grande intervalo entre o acometimento das mãos e dos pés, ambos se tornando semelhantes em aspecto, finos e com pouca musculatura (...). É incrível quão rápido a moléstia se espalha!” (retirado de: Copeman WSC. A Short History of Gout², traduzido do inglês pelo autor).
A partir da década de 50 do século XX, especialmente a partir da década de 80, quando o metotrexate ganhou grande visibilidade, houve uma importante mudança na história natural da AR, reduzindo muito os casos realmente refratários. A partir do início do século XXI, por fim, os imunobiológicos tornaram as sequelas da AR realmente raras e, hoje em dia, eu batalho para achar deformidades clássicas para mostrar aos alunos.
O que são os imunobiológicos?
Dada a nossa introdução e o objetivo deste artigo, faz-se necessária uma reflexão sobre os imunobiológicos. Tratam-se de substâncias criadas pela engenharia genética que são capazes de agir sobre alvos extremamente específicos do sistema imune, gerando terapias individualizadas e potencialmente menos tóxicas do que os imunossupressores mais amplos que eram utilizados até sua criação.
Essas medicações levam muitos anos para serem desenvolvidas e custam muitos – muitos! – milhares de dólares, funcionando como uma relíquia para a indústria farmacêutica. Frequentemente são usadas por anos, o que representa uma ruína para os convênios ou para o Sistema Único de Saúde. Isso porque raramente um indivíduo é capaz de pagar do próprio bolso pelo seu tratamento.
Embora o metotrexate ainda seja a primeira linha de tratamento para a AR recomendada por qualquer diretriz, os biológicos ganham cada vez mais força. A pergunta que fica é se a conta vai fechar no futuro.
.avif)
.avif)
Há evidência para o uso dos imunobiológicos na AR?
O EULAR (European League Against Rheumatism) publicou no início de 2020 a última diretriz para o manejo da AR³. Nela, o uso do imunobiológico após a falha com o metotrexate em pacientes de alto risco - com dano radiológico, alta atividade de doença ou fator reumatoide/anti-CCP positivos - foi embasado por meta-análises com resultados persistentes. Contudo, não existem grandes estudos de custo-efetividade neste sentido e o consenso se limita a justificar o uso dos imunobiológicos neste cenário pelo fato de o seu custo ter sido reduzido na maioria dos países recentemente.
Parece pouco, não é mesmo? De maneira um pouco mais crítica, o Ministério da Saúde publicou seu novo PCDT (Protocolo Clínico e Diretrizes Terapêuticas) no final de 2020, com nova diretriz para o manejo da AR 4. Neste documento há uma variação da conduta frente ao paciente que não apresentou melhora diante do metotrexate em relação ao EULAR, sendo indicada associação ou troca para outra droga sintética (por exemplo, leflunomida) antes da introdução do imunobiológico.
É possível, inclusive, a terapia tripla: metotrexate ou leflunomida associado à sulfassalazina e hidroxicloroquina. A diretriz usa como uma de suas evidências mais fortes uma enorme revisão sistemática publicada pelo Instituto Cochrane, que mostrou como a terapia tripla foi semelhante em eficácia aos imunobiológicos em associação ao metotrexate 5.
Contudo, nesta análise os pacientes não foram divididos em relação aos fatores de mau prognóstico e, por isso, o PCDT optou por rebaixar o nível de recomendação desta orientação. Veja, portanto, que há evidências para virtualmente qualquer conduta na segunda linha do tratamento da AR. Pode-se combinar o metotrexate com biológicos ou drogas clássicas.
Contudo, é importante que o médico avalie o contexto social, econômico e clínico do paciente antes de tomar a sua decisão. Ainda assim, vale lembrar: na AR é importante não apenas que o paciente se sinta melhor. Ele precisa estar, de fato, melhorando. Caso contrário – que ironia! – ele vai evoluir com osteoartrite secundária. E aí fechamos o ciclo passivo-agressivo da medicina, com o qual tantos médicos batalham para se adaptar.
Por Prof. Dr. Jean Marcos Souza
Doutor em Ciências pela Universidade de São Paulo (USP). Tem Residência Médica em Clínica Médica e Reumatologia pelo Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (HC-FMUSP). É graduado em Medicina pela FMUSP, médico colaborador do HC-FMUSP e professor na Medcel / Afya.
Referências
- Zeidler H. Great artists with rheumatoid arthritis: what did their disease and coping teach? Part I. Pierre-Auguste Renoir and Alexej von Jawlensky. J Clin Rheumatol. 2012; 18(7): 376-81.
- Copeman WSC. A Short History of Gout. Berkeley and Los Angeles: University of California Press; 1964.
- Smolen JS, Landewé RBM, Bijlsma JWJ, et al. EULAR recommendations for the management of rheumatoid arthritis with synthetic and biological disease-modifying antirheumatic drugs: 2019 update. Ann Rheum Dis. 2020; 79: 685-699.
- Ministério da Saúde. Protocolos Clínicos e Diretrizes Terapêuticas da Artrite Reumatoide. Brasília: Ministério da Saúde, 2020. http://conitec.gov.br/images/Consultas/Relatorios/2020/20200908_Relatorio_Artrite_Reumatoide_551.pdf
- Hazlewood GS, Barnabe C, Tomlinson G, Marshall D, Devoe D, Bombardier C. Methotrexate monotherapy and methotrexate combination therapy with traditional and biologic disease modifying antirheumatic drugs for rheumatoid arthritis: abridged Cochrane systematic review and network meta-analysis. BMJ. 2016 Apr 21;353:i1777. doi: 10.1136/bmj.i1777. PMID: 27102806; PMCID: PMC4849170.
.avif)
.jpg)






.png)
.png)
.png)


.png)
.png)

